Artículos
AVANCES EN LOS PROCESOS DE REPARACIÓN DE LAS LESIONES DEL CARTÍLAGO ARTICULAR Dr. J. Cebamanos Celma.
Servicio de Cirugía Ortopédica y Traumatología.
Hospital del Mar. Barcelona
Introducción El auge de la práctica deportiva ha proporcionado un incremento de lesiones de asiento en el cartílago articular. Estas han podido ser diagnosticadas de forma precoz y en mayor número por la mayor precisión que nos ofrecen determinada exploraciones complementarias como la RNM.
Dada la escasa respuesta que presenta el cartílago articular para lograr una reparación espontánea, en los últimos años se han desarrollado numerosas investigaciones dirigidas a simular o reproducir una determinada lesión y observar este proceso de reparación. En este sentido, se han empleado
animales de laboratorio previo a su posible aplicación clínica. Analizaremos a continuación diversas actuaciones de tipo mecánico, el empleo de injertos y transplantes de diversa naturaleza y la producción de cultivos celulares. Métodos de regeneración del cartílago articular lesionado.
ABRASIÓN Superficial o afeitado. El afeitado del cartílago articular es un procedimiento habitual durante la realización de una artroscopia cuando se encuentra una afectación del cartílago tipo condromalacia. Aunque ya se ha demostrado la incapacidad de reparación espontánea del cartílago, cuando se crean defectos superficiales los
pacientes refieren -a corto y medio plazo- una mejoría del cuadro álgico que presentaban, sin que se tenga una justificación de ello.
Paradójicamente, Schmid, al revisar en clínica los efectos sobre el cartílago de un afeitado motorizado (en 1987), observó la pérdida de la congruencia de la superficie articular, un incremento de la fibrilación e incremento de necrosis en la profundidad del defecto y en los bordes del mismo.
En el terreno experimental, Kim (1991) realiza con fresa motorizada defectos superficiales de 3mm. de diámetro en el cartílago rotuliano de conejos. Los somete a movilización libre intermitente o movilización continua pasiva durante dos semanas y realiza el sacrificio en diferentes periodos. No
objetiva signos de reparación del cartílago en ninguno de los grupos y en los bordes del cartílago adyacente aparece necrosis celular.
Así pues, el laboratorio demuestra la inefectividad real de una técnica ampliamente utilizada en nuestra práctica habitual.
Recientemente, Hunzinker y Rosemberg (1996) demostraron que moléculas de sulfato de dermatán actúan de forma negativa: impidiendo la adhesión de células mesenquimales procedentes del tejido sinovial. Introdujeron enzimas degradativas de proteoglicanos encargadas de liberar decorina y biglicanos y,
junto a factores de crecimiento, alcanzaron una significativa población celular, que ha permitido abrir una nueva línea en el estudio de los mecanismos reparativos durante el proceso degenerativo de la artrosis. Profunda o espongialización. Si bien en ambos procedimientos se realiza un defecto profundo en el cartílago que llega hasta el hueso subcondral los diferenciaremos atendiendo a si se realiza de forma manual con un escoplo o de forma motorizada con una fresa. Habitualmente el primero se realiza mediante artrotomía mientras que el segundo se realiza durante la artroscopia.
El término espongialización ha sido utilizado por P. Ficat 1978 para describir el procedimiento quirúrgico de resección del cartílago articular incluyendo la placa ósea subcondral en las lesiones ulcerativas del mismo (fig 1.a,b.)
|
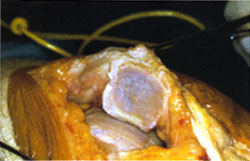
1.a. Signos degenerativos a nivel
femoropatelar.
| | 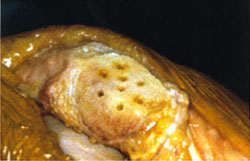
1.b. Técnica de espongialización y
perforaciones en la rótula.
|
Cuando se realizan defectos profundos, que incluyen el hueso subcondral, existe una total unanimidad en la aparición de un proceso reparador. Este proceso cuyo objetivo es el relleno del defecto por un nuevo tejido cartilaginoso, en las fases iniciales presenta un cierto potencial, pero con el
transcurso del tiempo sufre un deterioro progresivo y acaba por transformarse en un tejido fibroso o fibrocartilaginoso. Asi pues parecen mantenerse los postulados ya descritos por Hunter en 1743, cuando enunció la incapacidad del cartílago de obtener una restauración de su superficie articular.
Esto no debe producir un desánimo y como ya enunció Cruess (1971): parece necesario revisar nuestros conceptos sobre la lesión del cartílago e intentar conseguir las mejores condiciones para la reparación del mismo, con la esperanza de potenciar el proceso natural y poder abandonar los supuestos procesos reconstructivos.
Parece ser admitido por todos los autores que el proceso de reparación tiene lugar a partir de la profundidad, es decir, desde el hueso subcondral. La creación del defecto lesionando el hueso subcondral actúa de manera semejante a la producción de una fractura. En los primeros días se halla un
hematoma parcialmente organizado producido por la rotura de vasos y gradualmente se convierte en un coágulo rico en fibrina, que engloba hematíes, leucocitos y elementos medulares. Con el crecimiento de capilares procedentes del lecho vascular, el coágulo se transforma en un tejido de reparación de
carácter fibroblástico y bien vascularizado. La metaplasia progresiva de este tejido de granulación produce que el defecto se vuelva más celular y menos vascular. En la profundidad de la lesión, la formación de hueso es un proceso activo que tiende a progresar hacia la superficie articular, aunque
de manera usual queda limitado a los viejos márgenes entre la capa calcificada y el hueso subcondral. La detención del crecimiento óseo desde la profundidad puede obedecer a la menor presencia de vasos y al efecto del líquido sinovial procedente de la articulación, convirtiéndose en un medio
avascular. La ausencia o presencia de capilares condicionará que las células osteógenas se diferencien en condroblastos u osteoblastos respectivamente (Ham, 1930).
La actuación de la matriz ósea como factor inductor del proceso de reparación ha sido estudiada por Reddi (1983), al considerar la posibilidad de que contenga factores de crecimiento y diferenciación que gobiernen la formación de hueso y cartílago. Asi pues, en las lesiones osteocondrales pueden
liberarse estos factores, hecho que no sucederá con las lesiones estrictamente superficiales.
Gomar-Sancho (1986) realiza en dos series de conejos la resección del cartílago articular rotuliano. En la primera la resección es parcial y observa la formación de nidos celulares y la progresiva desaparición o ulceración del resto del cartílago hasta llegar a visualizar el hueso subcondral. En la
segunda la resección es total (espongialización) y observa que, si bien el tejido de granulación parecía fibrocartílago, progresivamente se degenera hasta llegar a desaparecer completamente hacia las 36 semanas.
Tercedor-Sanchez (1987) realiza la espongialización de la rótula en 16 pacientes afectos de lesiones graves del cartílago. Obtiene un 66.6% de buenos resultados y el tejido regenerado presenta características de fibrocartílago y cartílago hialino, con predominio de este último. Estos resultados son
corroborados mediante un estudio experimental en conejos donde observa una atípica disposición de los condrocitos (formaciones isogénicas coronarias).
Recientemente, Kim (1991) realiza abrasiones profundas en el cartílago rotuliano de conejos y los somete a movilización activa intermitente (MM) o movilización pasiva continua (MCP) durante las dos semanas iniciales. La capacidad de reparación es variable y alcanza un 75% de cartílago hialino como
tejido predominante en el grupo sometido a MCP y sacrificio más tardío, mientras que en ningún defecto del grupo sometido a MAI y sacrificio temprano aparece este tejido. PERFORACIONES La realización de perforaciones en áreas de la superficie articular, denudadas de cartílago y con un tejido de características eburneas, ha sido una técnica utilizada desde 1959 cuando fue descrita por Pridie. Su objetivo es estimular la formación de cartílago a partir de la lesión producida en la profundidad. (fig. 1b)
En 1967, Insall revisa 62 casos operados por Pridie según su procedimiento y la valoración objetiva de los mismos alcanzó un 64% de buenos resultados.
En el campo experimental, Mitchell 1976 realiza en la superficie articular de rodillas de conejos un defecto condral con un escoplo y lo perfora hasta llegar a hueso subcondral, creando 20 a 30 pequeños defectos de 1mm. de diámetro. Entre dos y cuatro meses después los defectos estaban recubiertos y
sobreelevados por un tejido en cuya base se hallaban células de aspecto semejante a condrocitos al observarlos con microscopía óptica y electrónica. En los bordes se evidenciaba una considerable actividad mitótica mediante el marcaje con Timidina tritiada. Con el transcurso del tiempo se produjo un
deterioro de las superficies de los defectos, caracterizado por la presencia de un tejido fibrocartilaginoso, evidente tanto en las superficies de carga como en las libres de carga.
Bajo la acción de la MCP Salter (1980), tras realizar defectos en número de cuatro, de 1mm.. de diámetro y que alcanzan el hueso subcondral en diversas zonas de la articulación de la rodilla, obtiene en conejos adolescentes y adultos un 52 y 44% de reparaciones, respectivamente, que presentan las características del cartílago hialino.
Shapiro (1993) también realizó defectos profundos de 3mm. en rodillas de conejos y analizó el origen de la población celular de reparación. Mediante el marcaje con timidina tritiada, determinó el origen de los condrocitos, que atribuyó a las células mesenquimales procedentes del coagulo de fibrina
de la profundidad y excluyó la actuación de las células del cartílago vecino. MICROFRACTURAS Steadman (1995) introdujo un nuevo procedimiento consistente en la realización de microfracturas en la región subcondral, que favorecen una mayor invasión de células pluripotenciales dotadas de un gran poder de reparación. Utilizó unos punzones de diferentes angulaciones, parecidos a los utilizados
para picar hielo, que producen una lesión en el tejido afecto que no sobrepasa los 3 mm. de profundidad. A corto plazo, obtuvo mejores resultados que los obtenidos con las perforaciones en pacientes afectos de lesiones osteocondríticas y degenerativas de la rodilla. MODIFICACION DE CARGAS
La alteración del reparto de las cargas en una articulación comporta la desalineación progresiva de la misma. En clínica se traduce por la aparición de dolor y deformidad y es objeto de tratamientos quirúrgicos (Osteotomías) que persiguen la realineación y un mayor equilibrio en el reparto de ellas
sobre las superficies articulares. Estos datos clínicos son reflejo de un proceso degenerativo del cartílago, que está sometido a una mayor presión.
Experimentalmente se demuestra el deterioro del cartílago articular cuando esta sometido a compresión. De forma análoga la realización de una desalineación experimental va a inducir la aparición de un deterioro en los cartílagos articulares sometidos a un aumento de carga. En esta línea, Reimann
1973 realiza osteotomías transversales subtuberositarias de la tibia en conejos, provoca una desalineación en valgo de unos 30° (29-36°) y las sintetiza con una placa adaptada. El estudio histológico realizado entre 10 y 12 semanas después objetiva una alteración selectiva de los cartílagos del
platillo tibial y cóndilo femoral externo, que se traduce por una pérdida de la metacromasia en las capas superficiales y un discreto aumento del espesor del hueso subcondral.
Posteriormente diferentes investigadores han realizado experiencias similares provocando siempre el deterioro del cartílago articular. Recientemente Solchaga 1992 ha estudiado también el efecto de la desalineación axial en valgo, al realizar en corderos jóvenes con fisis fértiles una distracción
fisaria distal del fémur inmediata o progresiva con un fijador externo de Charnley. El estudio histológico del cóndilo externo tras el sacrificio a los cinco meses evidenció un proceso degenerativo localizado solo en las capas superficiales, con aparición de una banda pálida, atribuible a la perdida de glucosaminoglicanos.
En clínica, diferentes autores Merchant 1989, Kristensen 1989 han observado la tolerancia a largo plazo del cartílago articular después de desalineaciones motivadas por fracturas.
Después de la realización de una osteotomía correctora de una desalineación axial, pocos autores han intentado averiguar el supuesto proceso reparativo del cartílago articular que corroborase la mejoría clínica de su cuadro álgico. La realización de una biopsia del cartílago afecto, mediante
artroscopia pre y postosteotomía, ha permitido comparar a Odembring 1992, transcurridos dos años, el estado del cartílago en ambas situaciones en 16 pacientes afectos de gonartrosis interna. Aunque el grado de degeneración inicial era variable, observa que en los casos de hipercorrección existe un
proceso reparativo del cartílago. MOVILIZACION El papel del movimiento en la formación y desarrollo del cartílago articular ha sido demostrado por diversos autores Drackman 1966, Hall 1968, Thorogood 1979.
Una enorme controversia ha sido suscitada, en la practica clínica y en menor grado en el campo experimental, sobre la conducta postoperatoria a seguir en las lesiones intraarticulares. De Palma (1966) afirmó que los defectos sometidos al stress funcional de la movilización libre producen un efecto
beneficioso en la calidad del tejido de regeneración. Movilización continua pasiva Salter (1982) en su conferencia de despedida como Presidente de la Sociedad Canadiense de Ortopedia, cuyo titulo es "Movimiento versus Reposo" o también ¿Por qué inmovilizar las articulaciones?, hace un extraordinario resumen histórico de todos aquellos Traumatólogos y Ortopedas que han defendido
una u otra postura y los enfrentamientos existentes ellos. En el campo experimental todos los modelos desarrollados han demostrado que cuando se compara la inmovilización con la movilización libre, ésta proporciona una mejor reparación de la lesión o del defecto condral. En la práctica clínica
numerosos autores citados en su conferencia y en particular el Grupo AO de Suiza se suman a los resultados experimentales y argumentan los beneficios de la movilización libre y precoz. A tenor de estos razonamientos Salter se plantea la siguiente pregunta ¿Si la movilización libre intermitente es
buena para el cartílago, la movilización continua pasiva podrá ser mejor?.
La respuesta a esta pregunta aparece en numerosas publicaciones y en particular una (1989) que resume los 18 primeros años de utilización de la movilización continua pasiva en diversas patologías creadas experimentalmente en su laboratorio de la Universidad de Toronto. El resultado de la utilización
de la MCP es siempre superior en los procesos de reparación y de neorregeneración del cartílago articular respecto a la movilización libre. PROCEDIMIENTOS DE REPARACION DE DEFECTOS CONDRALES Y OSTEOCONDRALES. El cartílago articular, como sabemos en el momento actual, posee una limitada capacidad intrínseca de reparación espontánea. Esta limitación ha obligado a utilizar otros tejidos cuyo potencial de diferenciación de sus células permite la transformación de las mismas en condrocitos y poseen por tanto
la capacidad de neoformar cartílago. PERICONDRIO
Experiencias en animales. El potencial condrogénico del pericondrio fue documentado inicialmente por Tizzoni (1878) y confirmado, posteriormente, por Haas (1914). En la década de los setenta, aparece una nueva corriente de investigadores interesados en determinar la capacidad condrogenica del pericondrio. A la cabeza aparece
Skoog (1972) que tras analizar la deformidad en "oreja en coliflor" (generalmente producida por traumatismos directos o torsiones y cuya característica es el excesivo desarrollo del cartílago auricular), intenta su reproducción de forma experimental. Para ello realiza un defecto en el cartílago
auricular en conejos jóvenes, previo despegamiento y posterior sutura del pericondrio. La progresiva aparición de cartílago tuvo lugar entre la primera y cuarta semana, fechas de sacrificio de los diferentes animales.
La necesidad de la presencia de sangre en contacto con el pericondrio es un factor esencial para Ohlsén (1976) en el proceso de condrogenesis. Este potencial es utilizado experimentalmente para reparar defectos completos circunferenciales en la tráquea de conejos y perros.
La identificación de sulfato de condroitina en el tejido regenerado, después de la creación de defectos cartilaginosos auriculares y traqueales, permitió a Wasteson (1977) afirmar que el pericondrio es capaz de regenerar auténtico cartílago. Para ello administra previamente 35-Ssullfato y recubre
los defectos con injertos libres de pericondrio auricular. Incorporando el mencionado 35-S - sulfato a cultivos celulares Upton (1981) observa la analogía entre los pericondrocitos y los condrocitos en la capacidad de sintetizar sulfato de condroitina.
El reemplazo del cartílago articular por injertos libres de pericondrio ha sido realizado por diversos investigadores -Engkvist (1975), Ohlsén (1976), Engkvist (1979), Kon (1981), Upton (1981), Ohlsén (1983), Coutts (1984), Amiel (1985), Widenfalk (1986), Woo (1987), Homminga (1989), Billings
(1990), Homminga (1991) i Coutts (1992)- que analizan: la zona de implantación -Coutts (1984)-, el origen de la zona donante i análisis entre costal y auricular y afirma la superioridad por parte del costal -Engkvist (1979)-, Kon (1981) analiza las dos caras del injerto de pericondrio y obtiene un
significativo predominio de la capa interna, así como el efecto de la movilización pasiva que no proporciona a largo plazo un mejor resultado. Homminga (1991) y Coutts (1992).
La naturaleza del tejido neoformado ha sido similar en las diversas experiencias, (Engkvist, 1979, y Upton, 1981) al realizar el análisis de la actividad metabólica celular en el tejido neoformado y determinar el porcentaje de colágeno, traducido por la presencia moderada del tipo 1 y a la ligera
disminución del tipo II; y a la aproximación en los valores de glicosiaminoglicanos.
Las propiedades biomecánicas del tejido regenerado han sido estudiadas por Woo 1987 y Coutts 1992. La respuesta viscoelástica mesurada por el módulo de fricción confirma la similitud del tejido neoformado con el cartílago normal y resulta mayor con el transcurso de las semanas.
Experiencia clínica.
La utilización del pericondrio como injerto libre en la reparación de trastornos o lesiones del cartílago articular ha tenido un limitado papel y los diferentes autores lo han implantado en pequeñas articulaciones, en la mano -Engkvist (1975 y 1980), Skoog (1976), Sully (1980) y Seradge (1984)- en
procesos postraumáticos degenerativos y reumáticos, en la muñeca (Pastacaldi, 1979) i, en esta localización, Johanson (1981) lo denomina "artroplastia de pericondrio".
La aplicación en otras localizaciones, al margen de la mano, ha sido muy limitada. Tajima (1978) reconstruye articulaciones temporomandibulares con injertos libres de pericondrio. Huid (1981) presenta un caso de un paciente afecto de una condromalacia rotuliana postcontusiva cuya porción de
cartílago lesionado fue sustituido por un injerto libre de pericondrio costal. Transcurridos cuatro años fue sometido a una artroscopia que mostró una ligera fibrilación sin apenas diferencias con el cartílago vecino. PERIOSTIO
Experiencia en animales El periostio es un tejido dotado de un doble potencial de diferenciación celular Duhamel (1742), que se localiza en su capa interna o profunda, Tonna (1963) y Ritsila (1972). Este potencial osteocondrogénico viene condicionado por el medio donde se implantan las células -Poussa (1981), Jaroma y
Ritsila (1988)- y por la existencia de células mesenquimales en las propias células periósticas (Nakahara, 1990 y 1991).
La primera experiencia de implantación de un injerto de periostio dentro de la cavidad articular fue realizada por Rubak (1982). Crea un defecto condral en el surco intercóndileo de las rodillas de conejos adultos y lo recubre con el injerto tomado de la metáfisis proximal de la tibia, que presenta
su capa, profunda mirando a la articulación. Las rodillas no fueron inmovilizadas y el sacrificio de los animales se realizó en diferentes periodos. El aspecto macroscópico evolucionó con el transcurso del tiempo y a partir de la segunda semana ya aparecía recubierto por un tejido de carácter
fibroso. Posteriormente adquiría una coloración blanquecina con un ligero halo delimitatorio con el cartílago vecino. El estudio histológico, en la segunda semana, corroboró la presencia de células semejantes a condroblastos y abundante tejido neoformado. Entre la tercera y cuarta semana el tejido
era similar a un cartílago joven, con hipercelularidad y un cierto grado de desestructuración. Cuando se aproximaba al año, el tejido neoformado ya se asemejaba al cartílago vecino y aparecía la delimitación con el hueso subcondral.
Nuevamente Rubak (1982), realiza otras dos experiencias. La primera tiene por objeto demostrar el origen del tejido neoformado y la segunda ver el efecto de la inmovilización y la movilización en el proceso de neoformación.
Siguiendo esta última experiencia y bajo la dirección de Salter, O'Driscoll (1984) introduce injertos de periostio a modo de cuerpo libre en la rodilla de conejos. Estos son aplicados con la capa profunda del periostio dirigida a la cavidad articular y colocados en dos localizaciones diferentes. Los
conejos son divididos en dos grupos y sus rodillas son sometidas al efecto de la movilización continua pasiva (MCP) o inmovilizadas en flexión. Entre la tercera y cuarta semana y tras la MCP se obtuvieron unos fragmentos blanquecinos de aspecto cartilaginoso, con condrocitos ovales rodeados de
matriz extracelular. Por el contrario, cuando se habían inmovilizado, los fragmentos eran pequeños y sin aspecto cartilaginoso. En el 83% de los injertos sometidos a MCP se observó neocondrogénesis, por sólo el 46% en los injertos de las rodillas inmovilizadas.
O'Driscoll (1986) ab realiza dos nuevas experiencias de reemplazo del cartílago articular por injertos libres de periostio. En la primera experiencia utiliza conejos adolescentes y realiza el defecto en el cóndilo femoral interno. Este llega hasta el hueso subcondral (3mm de profundidad) y es
realizado con una fresa de 3.5 mm de diámetro. El defecto creado es reemplazado por un injerto óseo recubierto de periostio invertido, tomado de la metáfisis proximal de la tibia. Los conejos se dividen en varios grupos y las rodillas se someten a inmovilización, movilización libre y MCP durante dos
semanas. Al cabo de cinco semanas se sacrificaron los animales y se observó que el cartílago hialino era el tejido predominante en el 70% de los tejidos neoformados correspondientes al grupo sometido a MCP y escasamente un 10% en los restantes grupos.
En la segunda crea en el surco intercóndileo femoral de conejos adultos y adolescentes un gran defecto que abarca todo el espesor del cartílago. Los defectos en un grupo son recubiertos por periostio colocado con la capa profunda hacia la articulación, en otro grupo es implantado sin invertirlo y en
otro grupo el defecto no se recubrió. Las rodillas son sometidas a inmovilización, movilización activa libre intermitente y MCP (durante dos y cuatro semanas). Los resultados histológicos y bioquímicos a las cuatro semanas evidenciaron una franca superioridad en la naturaleza del tejido neoformado en el grupo sometido a MCP durante cuatro semanas.
La calidad del tejido neoformado, al igual que cuando el defecto no es recubierto, puede sufrir ciertas variaciones. O'Driscoll (1988) repite la experiencia anterior de crear un gran defecto y analiza transcurrido un año el tejido neoformado. El estudio comparativo con los resultados obtenidos a las
cuatro semanas permite afirmar que los injertos sometidos a inmovilización y movilización libre presentan un ligero deterioro del tejido neoformado, hecho que no sucede con los sometidos a MCP.
En la experiencia de O'Driscoll (1984), los injertos libres de periostio aplicado y colocado como un cuerpo libre neoformaban cartílago hialino en un 59% cuando eran sometidos a MCP y en un 8% si permanecían inmovilizados. Cuando a la inmovilización con yeso se le suma la parálisis de los músculos
del miembro inferior provocada por la sección de los nervios femoral y ciático, los injertos siguen neoformando cartílago hialino (63% sometidos a MCP, 13% inmovilizados). Esta experiencia sugirió a Delaney (1989) que el potencial condrogénico de las células periosticas de la capa produnda puede ser
influenciado por el medio sinovial articular y no exclusivamente por el movimiento.
En un estudio comparativo sobre la capacidad condrogénica entre el injerto libre de pericondrio y periostio, Vachon (1989) afirma que cuando se introducen fragmentos como cuerpos libres en la cavidad. articular, las células de la capa profunda de ambos tejidos son activadas por diferentes causas y
adquieren el potencial de neoformar cartílago. La incidencia de neocondrogénesis fue mucho mayor en los injertos de periostio (83.33%) que en los de pericondrio (16.66%), atribuible quizás a la dificultad técnica del despegamiento del pericondrio esternal de los caballos.
Vachon (1991), en dos publicaciones distintas, realiza el estudio morfológico y bioquímico del tejido neoformado a partir de injertos de periostio implantados en defectos osteocondrales en la articulación radiocarpiana de caballos. Los injertos fueron colocados con su cara profunda mirando a la
articulación, fijados con un adhesivo de fibrina y se sometieron a un programa diario de movilización. Los resultados histológicos, histomorfométricos y bioquímicos demostraron el carácter fibroso del tejido neoformado y no se encontró diferencias respecto a un grupo control donde sólo se había aplicado el adhesivo de fibrina en el defecto.
Mow y otros (1991) presentan un nuevo modelo de reparación de los defectos osteocondrales. Estos son realizados en la región posterosuperior del cóndilo femoral interno de la rodilla del conejo y son rellenados con un disco de PMMA y un polímero de HTR (polihidroxietilmetacrilato), envueltos con un
fragmento de periostio libre, en el que su capa profunda mira la articulación. Los animales permanecieron libres en sus jaulas y se sacrificaron a las ocho semanas. El análisis histológico, bioquímico y biomecánico del tejido neoformado confirmó la naturaleza cartilaginosa del mismo, pero existían ciertos aspectos que generaban dudas sobre su supervivencia a largo plazo.
Recientemente Salter (1992) ha presentado una experiencia que simula el proceso degenerativo de asiento rotuliano. Realiza defectos subcondrales de 3-4 mm de anchura en el cartílago rotuliano de la rodilla de conejos. Estos son sometidos a movilización libre o MCP y ésta proporciona mejores resultados.
Cebamanos (1993) realizó, asimismo, defectos osteocondrales en la troclea de rodillas de conejos. Los defectos fueron rellenados con un material biorreabsorbible y recubiertos con autoinjertos libres de periostio. La presencia de tejido semejante al cartílago articular fue del 66.3%.
Martín Hernández (1995) reprodujo la misma experiencia e introdujo la MCP. Obtuvo valores análogos a la anterior experimentación y una respuesta mecánica de tipo viscoelástico semejante al cartílago hialino.
Bridberg (1996) realizó defectos opsteocondrales y obtuvo resultados inferiores en los que se dejaron vacíos, frente a los rellenados con condrocitos cultivados. Experiencia Clínica. Al igual que sucedió con el injerto de pericondrio, la utilización del injerto de periostio en la práctica clínica es bastante limitada y dirigida exclusivamente a las patologías de asiento en la rodilla. (fig.2 a,b)
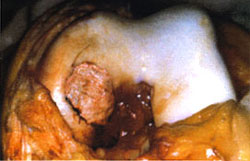
2.a. Lesión osteocondral en la rodilla.
| | 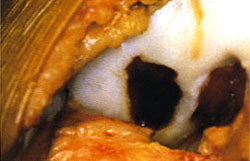
2.b. Aplicación de un injerto de periostio
libre
| La evolución del tejido regenerado (Ritsilá, 1980; Niedermann,1985; Korkala, 1988, 1990 y 1991; Hoika, 1990), mediante la realización de una artroscopia y en ocasiones de una biopsia, en un plazo no superior a un año demostró una semejanza con el cartílago hialino. El grado de satisfacción
clínica de los pacientes es elevado y éste se mantiene con el transcurso de los años. Por el contrario sí aparece el deterioro del tejido neoformado. Nosotros intervenimos a doce pacientes afectos de artrosis femorpatelar, osteocondritis y osteonecrosis condílea. Asociamos virutas de tejido
esponjoso tras eliminar el hueso esclerótico y fijamos los injertos de periostio libre con adhesivo de fibrina. En el 75% de los casos, los pacientes se encontraban satisfechos, con una elevada puntuación en la escala AKS (American Knee Society). Por el contrario, el examen artroscópico e
histológico mostraba un tejido deflecado y una estructura histológica alterada. MENISCO La reparación de defectos en el cartílago articular mediante la utilización de menisco demuestra la inquietud por la búsqueda de procedimientos biológico, alternativos a la cirugía sustitutiva.
Entre 1982 y 1985, Heatley inició el desarrollo de este procedimiento, pero se encontró con la dificultad de no existir un excesivo volumen del mismo en nuestra economía y para ello se debió recurrir a los aloinjertos conservados.
En el campo experimental, Gomar-Sancho (1986-1987) empleando injertos autólogos ha demostrado su capacidad de sustituir al cartílago. Observa una firme adhesión al hueso subyacente y demuestra su nutrición a través de la vía sinovial (marcaje con timidina tritiada).
El empleo de aloinjertos frescos ha dado resultados análogos a los autoinjertos (Martín, 1990), pero cuando se han utilizado xenoinjertos (frescos -Martín, 1991-, conservados por congelación -Martín, 1991- o conservados en glutaraldehido -Shahgaldi, 1991- los resultados son francamente malos, con un
alto nivel de rechazos y escasa unión a los tejidos vecinos. MATRICES ARTIFICIALES El recubrimiento de defectos articulares con matrices artificiales favorece el proceso reparador. La escasa adhesividad celular ha sido mejorada con el empleo de geles de colágeno, fibrina, etc. que evitan la dispersión celular (Frenkel, 1988; Wakitani, 1994 y Kawamura,1998) y a su vez facilitan el
proceso de síntesis de una nueva matriz. Además, actúan como reservorio de factores de crecimiento que pueden eliminarse paulatinamente (Hunzinger, 1996) y junto a la proteína morfogenética (Sellers, 1997) pueden acelerar y aumentar el proceso reparativo.
La utilización de sellos de fibras de carbón, de forma análoga a los injertos de tejidos, ha sido desarrollada de forma experimental y clínica obteniendo resultados aceptables, a corto plazo, sin presencia de reacción inflamatoria sinovial (Muckle, 1990; Brittberg, 1994). CULTIVOS HISTICOS
El aislamiento de condrocitos del cartílago articular fue realizado por Smith (1965), demostrando in vitro la supervivencia de los mismos a bajas temperaturas. Chesterman (1968) aísla condrocitos del cartílago articular de conejo, retira la matriz mediante un proceso enzimático (papaína, colagenasa,
pronasa) y son injertados en un corte realizado en la superficie articular del húmero, obteniendo como reparación un tejido fibroso.
Bentley (1971-1978) presenta sus experiencias en aislamiento de condrocitos procedentes del cartílago articular y fisario. En la primera observa la escasa supervivencia de los condrocitos articulares y un menor índice de rechazo en los fisarios, cuando son trasplantados en defectos articulares en
los platillos tibiales de conejos. En la segunda repite la experiencia utilizando condrocitos epifisarios con diferente grado de aislamiento, congelados y muertos. Los porcentajes de reparación con presencia de cartílago hialino en ningún caso superó el 53%. Una de las causas del bajo índice de
reparación puede ser debido a la antigenicidad de los condrocitos. En 1974, Elves demuestra el papel protectivo de la matriz cartilaginosa, al demostrar primero la presencia de antígenos con un alto grado de histocompatibilidad con los linfocitos y en segundo lugar la disminución de los antígenos
cuando el cartílago era tratado con papaína para el aislamiento de los condrocitos.
Los procedimientos de cultivos celulares aplicados a los condrocitos han permitido aumentar el número de células y mantener su fenotipo.
La incorporación de un gel de colágeno (Itay, 1987 y Wakitani, 1989) ha proporcionado una mejor fijación y un mejor medio para la síntesis de macromoléculas por la matriz. En otro sentido, el recubrimiento de la población celular con un injerto libre de periostio y tras obtener un tejido de
reparación muy semejante al cartílago hialino permitió el paso de la experimentación a su aplicación clínica (Grande, 1989; Britberg, 1994-1996). El empleo de células progenitoras mesenquimales de periostio o de médula ósea envueltas por el gel de colágeno (Wakitani,1994; Caplan,1997) abrió una
nueva línea de investigación, puesto que las células "madre" proceden de tejidos de fácil obtención. También parece factible el cultivo de células periósticas en combinación con factores de crecimiento y diferenciación (O'Driscoll, 1994) dado el potencial condrogénico que presentan (Nakahara,1990).
EVOLUCIÓN HISTORICA DE LOS TRANSPLANTES El último grupo de procedimientos de reparación del cartílago corresponde al, capítulo de los transplantes. Estos pueden ser divididos en propios o autólogos y procedentes de otro individuo o aloinjertos. Los autotransplantes que parecían prácticamente olvidados presentan un notable resurgimiento
gracias a las técnicas artroscópicas. Autotransplantes. Los autotransplantes pueden ser clasificados en cuatro grupos: parciales (de pequeño tamaño), en bloques (la mitad de una de las superficies articulares), hemiarticulares (la totalidad de una de las superficies articulares) y totales (diartrodiales-ambas superficies). Consideraremos parciales a los
tres primeros grupos. AUTOTRANSPLANTES PARCIALES La primeras experiencia de autotransplante tuvo lugar a principios de siglo a cargo de Judet 1908. Pap 1961 realiza en perros diversos modelos de transplantes en la región intercóndilea de la rodilla, sugiere que el espesor del injerto tiene una importante influencia en la incorporación y los
mejores resultados se obtienen cuando es menor de 5mm. El hueso esponjoso sufre un proceso de necrosis y es reemplazado gradualmente por tejido de granulación e invadido por células del hueso vecino hasta neoformar hueso.
El grado de viabilidad de los transplantes fue analizado por De Palma (1963); Campbell (1963) ; Lane (1977). Mediante la determinación del porcentaje de incorporación de S35 - Sulfato se apreció en los condrocitos halló un mismo valor que en cartílagos sanos.
Benum (1974) realiza defectos osteocondrales cilíndricos en la rodilla de perros jóvenes y los recubrió con injertos de cartílago fisario tomados de la cresta iliaca. El objetivo era determinar la capacidad de reparación mediante: 1. el efecto del estímulo mecánico sobre el cartílago fisario
(cartílago de tracción) cuando era colocado en una superficie de carga y 2. el grado de supervivencia y deterioro del cartílago. Obtuvo una reparación incompleta en los defectos de cuatro milímetros de diámetro, caracterizada por el predominio del tejido fibrocartilaginoso en el centro de los defectos.
En el terreno clínico Palazzi (1977) presenta unos excelentes resultados en lesiones articulares reparadas con un injerto osteocondral procedente de la región proximal del cóndilo extemo. (fig.3)
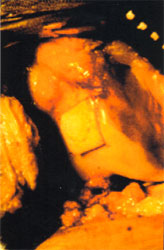
3. Injerto-transplante autólogo
en el cóndilo femoral.
El espesor del injerto osteocondral trasplantado ha sido estudiado en el conejo por de la Caffiniere (1982). Después de realizar autotransplantes de diferente grosor afirma que, en la práctica clínica humana, el injerto debe ser considerado como un cubo y su tamaño debe guardar esta relación:
superficie ósea = superficie cartílago x 4, y por tanto se debe olvidar el espesor de 5 mm. indicado inicialmente como ideal por Pap (1961).
Recientemente, Hangody (1994 y 1997) introdujo el concepto de "mosaicoplastia" que consiste en el relleno de defectos osteocartilaginosos mediante múltiples cilindros osteocondrales autólogos. Los excelentes resultados obtenidos en el estudio histológico durante la fase experimental en perros son
corroborados por el grado de satisfacción de los pacientes, por el aspecto macroscópico que ofrece la visión artroscópica y por la calidad del tejido. (fig.4 a,b).
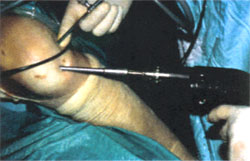
4.a. Técnica artroscópica para el trasplante.
| | 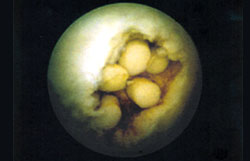
4.b. "mosaicoplastia"- transplante autólogo
osteocondral.
| AUTOTRANSPLANTE COMPLETO Después de las ya referidas experiencias de autotransplantes parciales, diferentes autores han realizado transplantes completos articulares. En 1952, Hemdom realiza en perros el transplante de rodillas y en diferentes etapas observa el proceso de revascularización y formación de hueso nuevo,
consiguiendo un buen funcionalismo. Entin, 1961, analiza diversos factores con objeto de predecir el resultado final. El tamaño, localización, inmovilización, tiempo de permanencia y edad del animal condicionan la supervivencia del transplante y fundamentalmente el stress mecánico anormal es la principal causa de la destrucción articular.
Gracias a las nuevas técnicas microquirúrgicas, Goldberg (1980) reimplanta rodillas de perros, que amputa parcialmente (respeta nervios y venas). En aquellos casos que sobreviven, los implantes muestran una excelente función y el cartílago articular es normal. Cuando realiza aloinjertos el cartílago
presenta defectos en el mismo y áreas de necrosis ósea. Aloinjertos La primera experiencia de aloinjerto fresco fue realizada por Lexer en 1908 y el buen resultado indujo a este mismo autor y otros (Herndom, 1952; Campbell, 1963) a seguir en esta línea. Herndom utiliza aloinjertos frescos y congelados sin encontrar diferencias entre ambos. Surgió el problema de la
antigenicidad y diversos investigadores (Heinert, 1973; Langer, 1974) se ocuparon de su estudio. Para determinar el poder inmunológico utilizaron diferentes tests (migración leucocitaria, 51 Cr citotoxicidad), mientras que para demostrar la viabilidad del injerto utilizaron el S35 - Sulfato,
observando que la matriz intracelular actúa a modo de barrera ante la agresión inmunológica.
En 1978, McKibbin reafirma esta opinión y considera necesaria la existencia de una adecuada nutrición para la supervivencia del injerto. Realiza transplantes en su mismo u otro lugar (orto-heterotópico) y observa la destrucción de estos últimos, atribuyéndolo a la ausencia del líquido sinovial.
Volkof (1970) presenta los primeros resultados clínicos de 145 reemplazos articulares de diferentes modalidades mediante la utilización de injertos congelados. En un 12% de los casos se presentó un fenómeno de rechazo y los injertos debieron ser eliminados, atribuyendo el fracaso a una inadecuada inmovilización y a problemas de carácter inmunológico.
Posteriormente al igual que con el hueso, la idea de poseer un Banco de cartílago (hueso y cartílago) ha motivado numerosas publicaciones y encuentros (Gross, 1976; Burwell, 1985; Friendlander, 1991; Mankin, 1991; Judet,1994; y Solchaga, 1996). CULTIVOS DE CONDROCITOS AISLADOS La viabilidad del condrocito es mejor cuando se usa el DMSO al 7.5 - 10% como crioprotector, con congelación lenta controlada (5° C / min.) y rápida descongelación, aunque otros proponen el empleo de glicerol (Malinin y Marco).
La valoración in vitro de la viabilidad de los condrocitos aislados, a pesar de habernos dado información acerca de la aplicación de los principios aprendidos de otros sistemas celulares en la criobiología, sólo produce información incompleta en cuanto a la función de las células tras la
criopreservación, y no cuantifica los efectos de estas manipulaciones en las funciones del condrocito, en la producción y degradación de la matriz, o en las funciones bimecánicas y biológicas del tejido intacto, el cartílago articular o la articulación diartrodial intacta. Estudios sobre cartílago intacto La combinación de modelos matemáticos, mediciones biofísicos y valoraciones biológicas del cartílago articular producen un conjunto de herramientas indispensables para la investigación de la lesión por congelación y la crioprorección de este tejido.
Los cambios estructurales presentes en la criopreservación cartilaginosa son: rotura de la membrana celular, presencia de gotitas grandes de grasa, citoplasma anormalmente oscurecido y vacuolado, núcleos lobulados con cromatina condensada y presencia de cristales pericelulares fosfatasa ácida positivos.
Recientemente se ha demostrado que la capacidad funcional del cartílago criopreservado según los criterios de Viabilidad Funcional (unirse, dividirse, crecer) alcanza el 99%, mientras que la viabilidad determinada por los anteriores (bromuro de Etidio, diacetato de fluoresceina) sólo es del 86%.
El comportamiento biomecánico del cartílago preservado mesurado por su comportamiento viscoelástico y el modelo bifásico o multifásico del cartílago preservado, si bien se pueden alterar durante la criopreservación y almacenaje, no se ve significativamente alterado en estudios in vitro (Kiefer 1989).
Al realizar análisis in vivo de los resultados a largo plazo de transplantes de cartílago criopreservado utilizando diferentes modelos en animales se han encontrado numerosos factores asociados que hacen difícil sacar conclusiones válidas: el trauma quirúrgico, inestabilidad ligamentosa,
incongruencia articular motivada por inexactitud del tamaño del injerto, necesidad de inmovilización externa postoperatoria.
Los futuros modelos deberán ser capaces de aislar y estudiar los varios componentes de las lesiones del transplante por un lado, y de las lesiones de la criopreservación sobre el cartílago articular, de manera que puedan ser contestadas todas las cuestiones en relación con el destino a largo plazo de los aloinjertos de cartílago articular criopreservado.
Bibliografía
1. AMIEL D, COUTTS RD, ABEL M, STEWART W, HARWOOD F, AKESON WH. Rib perichondrial grafts for the repair of full-thickness articular-cartilage defects. J. Bon Joint Surg. (Am ) 1985 ; 67: 911-920.
2. BENTLEY G, GREER RB. Homotransplantation of isolated epiphyseal and articular cartilage chondrocytes into joint surfaces of rabbits. Nature 1971; 230: 385-388.
3. BENTLEY G, SMITH AU, MUKERIHEE R. Isolated epiphyseal chondrocyte allografts into joint surfaces. Ann. Reum. Dis. 1978; 37: 449-458.
4. BENNETT GA, BAUER W, MADDOCK SJ. A study of the repair of articular cartilage and the reaction of normal joints of adults dogs to surgically created defects of articular cartilage, " joint mice " and patellar displacement. Am. J. Pathol. 1932; 8: 499-523.
5. BENNETT GA, BAUER W. Further studies concerning the repair of articular cartilage in dog joints.J. Bone Joint Surg. 1935; 17: 141-150.
6. BENUM P. Autogenous transplantation of apophyseal cartilage to osteochondral defects of joints. Acta Orthop. Scand. 1974; Supp n°156.
7. BILLLNGS E, von SCHROEDER HP, MAI MT, ARATOW M, AMIEL D, WOO SL, COUTTS RD. Cartilage resurfacing of the rabbit knee. The use of an allogeneic demineralized bone matrix-autogeic perichondrium composite implant. Acta Orthop. Scand. 1990; 61(3): 201-206.
8. CALANDRUCCIO RA, GILMER WS Jr. Proliferation, regeneration, and repair of articular cartilage of inmature animals.J. Bone Joint Surg. (Am) 1962; 44: 431-455.
9. CAMPBELL CJ, ISHIDA H, TAKAHASHI H, KELLY F. The transplantation of articular cartilage. J. Bone Joint Surg.( Am) 1963; 45: 1579-1592.
10. CARLSON H. Reactions of rabbit patellary cartilage following operative deffects. A morphological and autoradiographic study. Acta Orthop. Scand. 1957; Supplementum 28.
11. CEBAMANOS J. Estudio experimental en el conejo del proceso de reparación de los defectos osteocondrales mediante el empleo de un injerto de periostio y un biomaterial. Tesis doctoral. Universidad Autónoma de Barcelona. 1993.
12. CONVERY FR, AKESON WH,KEOWN GH. The repair of large osteochondral defects. An experimental study in horses. Clin. Orthop. 1972; 82: 253-263.
13. COUTTS RD, AMIEL D, WOO SL, WOO Y, AKESON WH. Technical aspects of perichondrial grafting in the rabbit. Eur. surg. Res. 1984; 16: 322-328.
14. COUTTS RD, WOO SL, AMIEL D, von SCHROEDER HP, KWAN MK. Rib perichondrial autografts in full-thickness articular cartilage defects in rabbits. Clin. Orthop. 1992; 275: 263-273.
15. CRUESS, RL. Cartilage repair [ Editorial ]. J. Bon Joint Surg. (Br) 1971; 53: 365.
16. CHALMERS J. Transplantation immunity in bon homografting. J. Bon Joint Surg. (Br) 1959; 41: 160-179.
17. CHESTERMAN PJ, SMITH AU. Homotransplantation of articular cartilage and isolated chondrocytes.
An experimental study in rabbits. J. Bon Joint Surg. (Br) 1968; 50: 184-197.
18. CHEUNG HS, COTTRELL WH, STEPHENSON, K, MM II ME. In Vitro collagen biosynthesis in healing and normal rabbit articular cartilage. J. Bon Joint Surg. ( Am) 1978;60:1076-1081.
19. de la CAFFINIERE JY, MARTIN E, HUMBEL R, KONSBRUCK R. Rôle de l'épaisseur des greffons dans l'autotransplantation ostéocartilagineuse du genou chez le lapin. Int. Orthop. (SICOT) 1982; 6: 1525.
20. DELANEY JP, O' DRISCOLL SW, SALTER RB. Neochondrogenesis in free intraraticular periosteal autografts in an immovilized and paralized limb. An experimental investigation in the rabbit. Clin. Orthop. 1989;248: 278-282.
21. DePALMA AF, TSALTAS TT, MAULER GG. Viability of ostechondral grafis as deteminated by uptake S35. J. Bon Joint Surg. (Am) 1963;45: 1565-1578.
22. DePALMA AF, McKEEVER CD, SUBIN DK. Process of repair of articular cartilage. Demonstrated by histology and autoradiography with tritiated thymidine. Clin. Orthop. 1966; 48: 229-242.
23. DUHAMEL H. Sur le développement et la crue des os des animaux. Histoire et Mémoires de 1'Acad 42; 2: 491-Citado por Rubak 1982a.
24. ELVES MW. A study of the transplantation antigens on chondrocytes from articular cartilage. J. Bone Joint Surg. (Am) 1974; 56: 178-185.
25. ENGKVIST O, JOHANSSON SH, OHLSEN L, SKOOG T. Reconstruction of articular cartilage using autologus perichondrial grafts.. Scand. J. Plast. Reconstr. Surg. 1975; 9: 203-206
26. ENGKVIST O, SKOOG V, PASTACALDI P, YORMUK E, JUHLIN R. The cartilaginous potential of the perichondrium in rabitt ear and rib. Scand. J. Plast. Reconstr. Surg. 1979; 13: 275-280. (a)
27. ENGKVIST O. Reconstruction of patellar articular cartilage with free autologus perichondrial grafts. An experimental study in dogs. Scand. J. Plast. Reconstr. Surg. 1979; 13: 361-369. (b)
28. ENGKVIST 0, WILANDER E. Formation of cartilage from rib perichondrium grafted to an articular defect in the femur condyle of the rabbit. Scand. J. Plast. Reconstr. Surg. 1979; 13: 371-376. (c)
29. ENGKVIST O, JOHANSSON SH. Perichondrial Arthroplasty. Scand. J. Plast. Reconstr. Surg. 1980; 14: 71-87.
30. ENTIN MA, ALGER JR, BAIRD RM. Experimental and clinical transplantation of autogenous whole joints. J. Bon Joint Surg.( Am )1962; 44: 1518-1536.
31. FICAT P. Cartilage etArthrose. Paris. Masson. 1978
32. GOLDBERG VM, PORTER BB, ENGLAND D, LANCE EM. Transplantation of the Canine Knee Joint on a Vascular Pedicle. J. Bon Joint Surg.( Am) 1980; 62: 414-424.
33. GOMAR-SANCHO F, GASTALDI E. Injerto de fibrocartílago meniscal en los defectos osteocondrales. Estudio experimental. Rev. Esp. Cir. Ost. 1986; 21: 97-103. (a )
34. GOMAR-SANCHO F, GASTALDI E. Efecto del legrado y espongialización de la superficie articular en el conejo, Estudio Experimental. Rev. Esp. Cir. Ost. 1986; 21: 171-178. (b)
35. GOMAR-SANCHO F, GASTALDI E. Repair of ostechondral defects in articular weightbearing areas in the rabbit's Knee. Int. Orthop. ( SICOT) 1987; 11: 65-69.
36. GOSHIMA J, GOLDBERG VM, CAPLAN Al. The osteogenic potential of culture-expanded rat marrow mesenchymal cells assayed in vivo in calcium phosphate ceramic blocks. Clin. Orthop. 1991; 262: 298-311.
37. GROSS AE, SILVERSTEIN EA, FALK J, FALK RLANGER F. The allotransplantation of partial joints in the treatment of osteoarthritis of the knee. Clin. Orthop. 1975; 108: 7-14.
38. HAM AW. A histological study of early phases of bone repair. J. Bon Joint Surg. ( Am) 1930; 12: 827844.
39. HAM AW. Tratado de Histologia. la. Ed. Madrid . Editora Importecnica, S.A. 1954 ( 7a. ed. 1975 ) pp.357-362.
40. HEATLEY FW, REVELL WJ. Meniscal fibrocartilage as an arthroplasty material : An experimental study. J. Bon Joint Surg. (Br) 1982; 64: 249-250.
41. HERNDON CH, CHASE SW. Experimental studies in the transplantation of whole joints. J. Bon Joint Surg. ( Am) 1952; 34: 564-576.
42. HOIKKA VEJ, JAROMA HJ, RITSILÄ VA. Reconstruction of the pateliar articulation with periosteal grafts. 4-year follow-up of 13 cases. Acta Orthop. Scand. 1990; 61(1): 36-39.
43. HOMMINGA GN, VANDER LINDEN TJ, TERWINDT-ROUWENHORST EAW. Repair of articular defects by perichondrial grafts : Experiments in the rabbit. Acta Orthop. Scand . 1989; 60 (3): 326-329.
44. HOMMINGA GN, BULSTRA SE, KUIJER R VAN DER LINDEN AJ. Repair of sheep articular cartilage defects with a rabbit costal perichondrial graft. Acta Orthop. Scand. 1991; 62 (5): 415-418
45. HUNTER W. On the structure and diseases of articulating cartilages.Philos. Trans. Roy. Soc. London B 1743; 6: 514-521.
46. HVID 1, ANDERSEN LI. Perichondrial autograft in traumatic chondromalacia patellae. Report of a case. Acta Orthop. Scand. 1981;52: 91-93
47. INSALL JN. Intra-articular surgery for degenerative arthritis of the knee. A report of the Work of the late K. H. Pridie.J. Bone Joint Surg. (Br) 1967;49: 221-228.
48. ITAY S, ABRAMOVICI A, NEVO Z. Use of cultured embrional chick epiphiseal chondrocytes as grafts for defects in chick articular cartilage. Clin. Orthop.1987; 124: 237-250.
49. JAROMA HJ, RITSIL. VA. Reconstruction of patellar cartilage defects with free periosteal grafts. An experimental study. Scand. J. Plast. Reconst. Surg. 1987; 21(2): 175-181.
50. JAROMA HK, RITSILÄ VA. Differentation of periosteal cells in muscle. Scand. J. Plast. Reconstr. Surg. 1988; 22: 193-198. (a)
51. JAROMA HK, RITSILÄ VA. Effect of diffusion chamber pore size on differentation and proliferation of periosteal cells. Clin. Orthop. 1988; 236:258-264. (b)
52. JOHANSSON SH, ENGKVIST O. Small joint reconstruction by perichondrial arthroplasty. Clin. Plast. Surg. 1981; 8 (1): 107-114.
53. JUDET H. Essai sur la greffe des tissues articulaires. Compt. Rend. Acad. Sci. 1908; 146: 193-196. Citado por K. Pap 1961.
54. KIM HKW, MORAN ME, SALTER RB. The potential for regeneration of articular cartilage in defects created by chondral shaving and subchondral abrasion.J. Bone Joint Surg. (Am) 1991; 73: 13011315.
55. KING KF. Periosteal pedicle grafting in dogs. J. Bon Joint Surg. (Br) 1976; 58: 117-121.
56. KON M. Cartilage formation from perichondrium in a weight-bearing joint. An experimental study. Eur. Surg. Res. 1981; 13: 387-396.
57. KORKALA OL. Periosteal primary resurfacing of joint surface defects of the patella due to injury. Injury 1988; 19(3):216-218.
58. KORKALA OL, KUOKKANEN H. Autogenous osteoperiosteal grafts in the reconstruction of fullthickness joint surface defects. Int. Orthop. (SICOT) 1991;15: 233-237.
59. KREDER HJ, SALTER RB, KEELEY FW. Cryopreservation of rabbit periosteum for transplantation. Trans. Orthop. Res. Soc. 1988; 13: 113.
60. KRISTENSEN KD, KIAER T, BLICHER J. No arthrosis of the ankle 20 years after malaligned tibialshaft fractures.Acta Orthop. Scand. 1989; 60: 208-209.
61. LANE JM, BRIGHTON CT, OTTENS HR, LIPTON M. Joint Resurfacing in the Rabbit Using an Autologous Osteochondral Graft. J. Bon Joint Surg.( Am) 1977; 59: 218-222.
62. LEXER E. Substitution of whole or half joints freshly amputated extermities by free plastic operation. Surg. Gynec. Obstet. 1908; 6: 601-607. Citado por Lane 1977.
63. MANKIN HJ. Localization of tritiated thymidine in articular cartilage of rabbits. 1. Growth in inmature cartilage.J Bone Joint Surg ( Am) 1962; 44: 682-688.( a )
64. MANKIN HJ. Localization of tritiated thymidine in articular cartilage of rabbits. II.
65. Repair in inmature cartilage.J Bone Joint Surg ( Am) 1962; 44: 688-698.(b )
66. MANKIN HJ. The response of articular cartilage to mechanical injury.J Bone Joint Surg (Am) 1982; 64: 460-466.
67. MARTIN JA, GOMAR-SANCHO F, del PINO JM, RIBES J. Fibrocartílago meniscal como biomaterial de sustitución en los defectos osteocondrales. 1, Injertos homólogos. Estudio experimental. Rev. Esp. Cir. Ost. 1990; 25: 299-316.
68. MARTIN JA, GOMAR-SANCHO F, GASTALDI E. Fibrocartílago meniscal como biomaterial de sustitución en los defectos osteocondrales: injertos heterólogos, en fresco y conservados. Metodología de conservación de injertos meniscales. Rev. Esp. Cir. Ost. 1991; 26: 19-31.
69. MEACHIM G. The.effectof scarification.on articular cartiláge in the rabbit. J. Bon Joint Surg. (Br ) 1963; 45: 150-161.
70. MEACHIM G. Sulphate metabolism on articular cartilage after surgical interference with the joint. Ann. Rheum. Dis. 1964; 23: 372-380.
71. MEACHIM G, ROBERTS C. Repair of the joint surface from subarticular tissue in the rabbit. J. Anat. 1971; 109:317-327.
72. MERCHANT TC, DIETZ FR. Long-term follow-up after fractures on the tibial and fibular shafts.J. Bone J Surg. (Am) 1989; 71: 599-606.
73. MITCHELL N, SHEPARD N. The resurfacing of adult rabbit articular cartilage by multiple perforations through the subchondral bone.J. Bone and Joint Surg. (Am) 1976; 58: 230-233.
74. MITCHELL N, SHEPARD N. Healing of articular cartilage in infra-articular fractures in rabbits. J. Bone Joint Surg. (Am) 1980; 62: 628-634.
75. MORAN ME, KIM HKW, SALTER RB. Biological resurfacing of full-thickness defects in patellar articular cartilage of the rabbit. Investigation of autogenous periosteal grafts subjected to continuous passive motion. J. Bon Joint Surg. (Br) 1992; 74: 659-667.
76. MOW VC, RATCLIFFE A, ROSENWASSER MP, BUCKWALTER JA. Experimental studies on repair large osteochondral defects at a high weight area of the knee joint: A tissue engineering study. J. Biomech. Eng. 1991; 113: 198-207.
77. NAKAHARA H, BRUDER SP, GOLDBERG VM, CAPLAN AI. In vivo osteochondrogenic potential of cultured celis derived from the periosteum. Clin. Orthop. 1990; 259: 223-232.
78. NAKAHARA H, DENNIS JE, BRUDER SP, HAYNESWORTH SE, LENNON DP, CAPLAN Al. In vitro differentation of bone and hypertrophic cartilage from periosteal-derived cells. Exp. Cell. Res. 1991;195:492-503.
79. NAKAHARA H,GOLDBERG VM, CAPLAN AI. Culture-expanded periosteal-derived cells exhibit osteochondrogemc potential in porous calcium phosphate ceramics In Vivo.Clin. Orthop. 1992; 276:291298.
80. NELSON BH, ANDERSON DD, BRAND RA, BROWN TD. Effect of osteochondral defects on articular cartilage. Acta Othop. Scand. 1988; 59: 574-579.
81. NIEDERMANN B, BOE S, LAURITZEN J, RUBAK JM. Glued periosteal grafts in the knee.Acta Orthop. Scand. 1985; 56: 457-460.
82. NISHIMURA KK, YAEGER JA, SABET TY. Fate of osteocytes in adult mouse whole bone isografts and homografts.Anat. Rec. 1962; 144: 85-96.
83. ODEMBRING S, EGUND N, LISTRAND A, LOHMANDER LS, WILLEN, H. Cartilage regeneration after proximal tibial osteotomy for medial gonarthrosis.Clin. Orthop. 1992; 277: 210-216.
84. O' DRISCOLL SW, SALTER RB. The induction of neocondrogenesis in free intra- articular periosteal autografts under the influence of continus passive motion.An experimental investigation in the rabbit. J. Bone Joint Surg. (Am) 1984; 66: 1248-1257.
85. O' DRISCOLL SW, SALTER RB. The repair of major osteochondral defects in joints surfaces by neochondrogenesis with autogenous osteoperiosteal grafts stimulated by continuous passive motion. Clin. Orthop. 1986; 208: 131-140. (a)
86. O' DRISCOLL SW, KEELEY FW, SALTER RB. The chondrogenic potential of free autogenous periosteal grafts for biological resurfacing of major full-thickness defects in joints surfaces under teh influence of continuous passive motion. An experimental investigation in the rabbit. J. Bon Joint Surg. Am) 1986; 68:1017-1034.(b)
87. O' DRISCOLL SW, KEELEY FW, SALTER RB. Durability of regenerated articular cartilage produced by free autogenous periosteal grafts in major full-thickness defects in joints surfaces under the influence of continuous passive motion. A follow-up report at one year. J. Bon Joint Surg. (Am) 1988; 70: 595-606.
88. OHLSEN L, SKOOG T, SOHN SA. The pathogenesis of cauliflower ear. An experimental study in rabbits. Scand. J. Plast. Reconstr. Surg. 1975; 9: 34-39.
89. OHLSEN L, de la FUENTE A. Reconstrucción del cartílago articular mediante injertos libres de pericondrio. Estudio experimental. Rev. Quir. Esp. 1976; 3(4); 244-248.
90. OHLSEN L, NORDIN U. Tracheal reconstrucction with perichondrial grafts. An experimental study. Scand. J. Plast. Reconstr. Surg. 1976; 10: 135-145.(a)
91. OHLSEN L. Cartilage formation from free perichondrial grafts: An experimental study in rabbits. Br. J. Plast. Surg. 1976; 29: 262-267.(b)
92. OHLSEN L, WIDENFALK B. The early development of articular cartilage after perichondrial grafting. Scand. J. Plast. Reconstr. Surg. 1983; 17: 163-177.
93. OLSEN EB, TRIER K, JORGENSEN B, BROK KE, AMMITZBOLL T. The effect of hyaluronic acid on cartilage in the inmovilized rabbit ImeeActa Orthop. Scand. 1991; 62: 323-326.
94. PALAZZI S, PALAZZI C, PALAZZI S. Osteocartilaginous autograft of the knee. Int. Orthop. (SICOT) 1977; 1: 48-52.
95. PAP K, KROMPECHER D. Arthroplasty of the Knee. J. Bon Joint Surg. (Am) 1961; 43: 523-537.
96. PASTACALDI P, ENGKVIST O. Perichondrial wrist arthroplasty in rheumatoid patients. Hand 1979; 11 (2):184-190.
97. POUSSA M, RUBAK J, RITSILÄ V. Differentation of the chondrogenic celis of the periosteum in chondrotrophic environment. Acta Orthop. Scand. 1981; 52: 235-239.
98. PRIDIE KH. A method of resurfacing osteoarthritic knee joints. J. Bon Joint Surg. (Br) 1959; 41: 618619.
99. REDDI AH. Extracellular bone matrix dependent local induction of cartilage and bone. J. Rheumatol. 1983; 10 (suppl 11): 67-69.
100. REIMANN I. Experimental osteoarthritis of the knee in rabbits induced by alteration of the load- bearing. Acta Orthop. Scand. 1973; 44: 496-504.
101. RITSILÄ V, ALHOPURO S, RINTALA A. Bon formation with free periosteum. Scand. J. Plast. Reconstr. Surg. 1972; 6: 51-56.
102. RITSILÄ V, POUSSA M, RUBAK JM, SNELLMAN O, ÖSTERMAN K. Periosteal and perichondrial grafts in reconstruction of the patellar joint surface. Acta Orthop. Scand. 1980; 51: 704.
103. RUBAK JM. Reconstruction of articular cartilage defects with free periosteal grafts. Acta Othop. Scand. 1982; 53: 175-180.(a)
104. RUBAK JM, POUSSA M, RITSILÄ VA. Chondrogenesis in repair of articular cartilage defects by free periosteal grafts in rabbits. Acta' Orthop. Scand.1982; 53: 181-186.(b)
105. RUBAK JM. Effects of joint motion on the repair of articular cartilage with free periosteal gráfts. Acta Orthop Scand. 1982; 53:187-192.(c)
106. RUBAK JM. Osteochondrogenesis of free periosteal grafts inthe rabbit iliac crest. Acta Orthop. Scand. 1983; 54: 826-831.
107. SALTER RB, SIMMONDS DF, MALCOLM BW, RUNBLE EJ. The biological effect of continuous passive motion on the healing of full-thickness deffects in the articular cartilage.J. Bone Joint Surg. (Am) 1980; 62: 1232-1251.
108. SALTER RB. Motion versus rest : Why inmovilise joints ?. J. Bon Joint Surg. (Br) 1982: 64 (2): 251254.
109. SALTER RB. The biological concept of continuous passive motion. The fust 18 years of basic research and its clinical application. Clin. Orthop. 1989; 242: 12-25.
110. SALTER RB, MORAN ME, KIM H, KEELEY F. Biological resurfacing of a major full-thickness defect in the joint surface of the patella under the influence of continuous passive motion : An experimental investigation in the rabbit. J Bon Joint Surg ( Br) 1992; 74: Orthop. Proc. Supp II: 146-147.
111. SCHMID A, SCHMID F. Results after cartilage shaving studied by electron microscopy. Am. J. Spots Med. 1987; 15:386-387.
112. SERADGE H, KUTZ JA, KLEINERT HE, LISTER GD, WOLFF TW, ATASOY E. Perichondrial resurfacing arthroplasty in the hand. J. Hand Surg. (Am) 1984; 9 (6): 880-886.
113. SHAGALDI BF, AMIS AA, HEATLEY FW, McDOWELL J, BENTLEY G. Repair of cartilage lesions using biological implants. A comparative histological and biomechanical study in goats. J Bon Joint Surg (Br) 1991; 73: 57-64.
114. SKOOG T. The use of periosteum and Surgicel* for bone restoration in congenital cleft of the maxilla. A clinical report and experimental investigation. Scand. J. Plast. Reconstr. Surg. 1967; 1:113-130.
115. SKOOG T, OHLSEN L, SOHN SA. Perichondrial potential for cartilagenous regeneration. Scand. J. Plast. Reconstr. Surg. 1972; 6: 123-125.
116. SKOOG T, JOHANSSON SH. The formation of articular cartilage from free perichondrial grafts. Plast. Reconstr. Surg. 1976; 57(1): 1-6.
117. SMITH AU. Survival of frozen chondrocytes isolated from cartilage of adult mammals. Nature 1965; 205: 782-4.
118. SOLCHAGA L, FORRIOL F, CAÑADELL J. Efecto de la desalineación axial sobre el cartílago articular. Modelo experimental en corderos.MAPFRE MEDICINA 1992; 3 (2): 79-85.
119. SULLY L, JACKSON IT, SOMMERLAND BC. Perichondrial grafting in rheumatoid metacarpophalangeal joints. Hand 1980; 12(2): 137-148.
120. TAJIMA S, AOYAGI F, MARUYAMA Y. Free perichondrial grafting in the treatment of temporomandibular joint ankilosis. Preliminary report. Plast. Reconstr. Surg. 1978; 61 (6): 876-880.
121. TERCEDOR J, TERCEDOR J, ACOSTA F. Tratamiento de la degeneración del cartílago articular rotuliano con la técnica de espongialización. Estudio clínico y experimental. Rev. Ortop. traum. 1987; 31: 33-39.
122. TIZZONI G. Sulla istologia normale e patologica delle cartilagine ialine. Arch. sci. med. 1878; 12: 27102. Citado por Amiel 1985.
123. TONNA EA, CONKRITE EP. The periosteum: Autoradiographic studies on cellular proliferation and transformation utilizing tritiated thymidine. Clin. Orthop. 1963; 30: 218-232.
124. UPTON J., SOHN SA, GLOWACKI J. Neocartiláge Derived from transplanted Peichondrium: What Is It ?. Plast. Reconstr. Surg. 1981; 68(2): 166-172.
125. VACHON AM, McILWRAITH CW, TROTTER GW, NORRDIN RW, POWERS BE. Neochondrogenesis in free intra-articular, periosteal, and perichondrial autografts in horses. Am. J. Vet. Res. 1989;50(10):1787-1794.
126. VACHON AM, McILWRAITH CW, TROTTER GW, NORRDIN RW, POWERS BE. Morphologic study of induced osteochondral defects of the distal portion of the radial carpal bone in horses by use of glued periosteal autografts.Am. J. Vet. Res. 1991; 52 (2): 317-327.
127. VACHON AM, McILWRAITH CW, KEELEY FW. Biochemical study of repair of induced osteochondral defects of the distal portion of the radial carpal bone in horses by use of periosteal grafts. Am. J. Vet. Res. 1991;52(2):328-332.
128. WAKITANI S, KIMURA T, HIROOKA A, OCHI T, YONEDA M, YASUI N, OWAKI H, ONO K. Repair of rabbits articular cartilage surfaces with allograft chondrocites embedded in collagen gel. J. Bone Joint Surg. (Br ) 1989; 71: 74-80.
129. WIDENFALK B, ENGKVIST O, OHLSEN L, SEGERSTRÖM K. Perichondrial arthroplasty using fibrin glue and early movilization. An experimental study. Scand. J. Plast. Reconstr. Surg. 1986; 20(3): 251-258.
130. WOO SL, KWAN MK, LEE TQ, FIELD FP, KLEINER JB, COUTTS RD. Perichondrial autograft for articular cartilage. Shear modulus of neocartilage studied in rabbits. Acta Orthop. Scand. 1987; 58: 510-515.
131. ZARNETT R, DELANEY JP, O'DRISCOLL SW. Cellular origin and evolution of neochondrogenesis in major full-thickness defects of a joint surface treated by free autogenous periosteal grafts and subjected to continuous passive motion in rabbits. Clin. Orthop. 1987; 222: 267-274.
132. ZARNETT R, SALTER RB. Periosteal neochondrogenesis for biologically resurfacing joints: Its cellular origin. C.J.S. 1989; 32(3): 171-174. |







